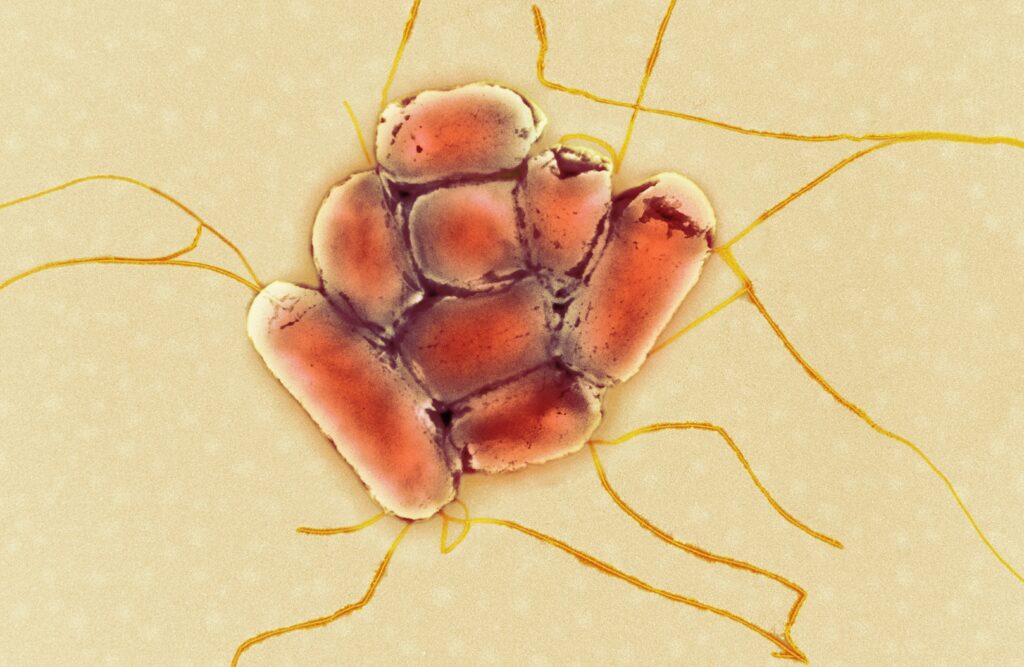
Onderzoekers van het Vlaams Instituut voor Biotechnologie-Universiteit Gent (VIB-UGent) en de Universiteit van Virginia in de Verenigde Staten hebben ontdekt hoe darmbacteriën voedingsstoffen kunnen benutten die vrijkomen uit stervende cellen en zo darminfecties veroorzaken.
Wetenschappers bestuderen al lang twee schijnbaar verschillende onderzoeksgebieden: hoe bepaalde bacteriën onze darmkanalen koloniseren en hoe onze eigen cellen afsterven. Maar is er een verband tussen beide processen? Als stervende cellen stoffen afscheiden die kunnen worden herkend door gezonde naburige cellen, wat houdt andere organismen, zoals darmbacteriën, dan tegen om deze stoffen te herkennen?
‘We weten al decennia dat het afsterven van cellen indirect bacteriële infecties kan beïnvloeden door de immuunrespons van het lichaam te veranderen’, zegt professor Kodi Ravichandran (VIB-UGent Centrum voor Inflammatieonderzoek). ‘In ons labo bestuderen we ook hoe stervende cellen communiceren met hun buren. In dit onderzoek leggen we een link tussen beide focusvelden.’
Uit onderzoek in cellen uit gezonde muis-ingewanden vonden de wetenschappers dat darmepitheelcellen bepaalde moleculen actief produceren en uitstoten wanneer ze sterven. Darmbacteriën zoals Salmonella en E. coli kunnen deze moleculen direct waarnemen en gebruiken.
Relatie chemotherapie en bacteriële infecties
De onderzoekers toonden aan dat deze relatie tussen stervende cellen en darmbacteriën, ook wel de ‘death-induced nutrient release’ (DINNR), plaatsvindt in verschillende ziektes. Darmbacteriën kunnen moleculen uit stervende cellen gebruiken om ‘voet aan land’ te krijgen tijdens voedselvergiftiging, ontstekingsaandoeningen (zoals inflammatoire darmziekte (IBD) of de ziekte van Crohn), en door chemotherapie geïnduceerde mucositis (ontsteking van de slijmvliezen).
‘Dit laatste is een van de belangrijkste bijwerkingen bij kankerpatiënten die chemotherapie ondergaan, en het kan de werkzaamheid van de behandeling verminderen’, zeggen de auteurs. Bovendien hebben kankerpatiënten die chemotherapie krijgen een significant groter risico op het ontwikkelen van bijkomende infecties.
‘Deze relatie tussen chemotherapie en bacteriële infecties was bijzonder interessant voor ons’, zegt dokter Christopher Anderson, die het onderzoek leidde. ‘In tegenstelling tot door voedsel overgedragen infecties of opflakkeringen van IBD of de ziekte van Crohn, waarbij een patiënt niet weet wanneer hij zal worden ‘aangevallen’, weten artsen precies wanneer ze chemotherapie aan kankerpatiënten toedienen. Dit betekent dat we een therapeutisch venster hebben waar we kunnen proberen een soort combinatietherapie te ontwikkelen om een deel van deze brandstof voor bacteriën te beperken.’
Toekomstige therapieën ontwikkelen
De onderzoekers vonden ook dat het beperken van de afgifte van voedingsstoffen uit stervende cellen dieren kon beschermen tegen infectie. Hierbij was het niet nodig om het celdoodproces zelf te stoppen. Volgens Anderson zou dit grote gevolgen kunnen hebben voor de ontwikkeling van toekomstige therapieën.
‘Erg boeiend is dat we de dood zelf niet hoeven te bedriegen om nog enige bescherming te zien’, zegt hij. ‘We hoeven niet op zoek te gaan naar de Heilige Graal. Als we sommige van de voedingsstoffen die vrijkomen tijdens celdood kunnen aanpassen of beperken, kunnen we de patiëntenzorg verbeteren. Zoals bij elk fundamenteel onderzoek, is er meer werk aan de winkel, maar hiermee kunnen we mogelijk toekomstige therapieën ontwikkelen.’